Цитологічний метод дослідження шийки матки. Як здавати? Що означає результат?
Цитологічний метод дослідження шийки матки ґрунтується на вивченні будови окремих клітин епітелію шийки матки під мікроскопом після спеціального забарвлювання.
Метод було відкрито, вивчено та впроваджено в практику грецьким дослідником Джорджем Ніколасом Папаніколау. На його честь і названо дослідження в оригінальному забарвлюванні скелець цитологічних препаратів — Pap-test (Пап-тест).
У 1928 році — перше повідомлення Джорджа Ніколаса Папаніколау про виявлення аномальних клітин у мазку. У 1941/1948 роках — фундаментальне повідомлення спільно з гінекологом Траутом (Traut) про опис цитологічного методу для діагностики раку шийки матки. Початок 1950-х — використання цитологічного методу для скринінгового обстеження на РШМ.

Сьогодні є безліч синонімів назви цього методу (цитологічне дослідження й мазок, Пап-тест, «онкоцитологія», рідинна цитологія та ін.) поряд із такою ж безліччю варіантів забарвлювання цитологічних препаратів: за Papanicolau (Пап-тест), за Романовським-Гімзе, за Грамом. Усі методи спрямовані на забарвлювання певних клітинних структур, що дає змогу диференціювати різні типи епітелію, відрізняти клітини з ороговінням і пухлинною трансформацією. Усе це зрештою один і той самий метод — дослідження клітин, що взяті з поверхні шийки матки, різними способами нанесені на скло й по-різному забарвлені. Однак якість і, відповідно, чутливість та специфічність дослідження в таких мазків кардинально відрізнятимуться, і це залежить від багатьох чинників.
Класичний Пап-тест має бути забарвлений відповідно до методики Папаніколау і спрямований, передусім, на дослідження будови клітин плоского епітелію. Тест із забарвлюванням за Папаніколау широко визнаний і зараз використовується як основний стандартизований метод.
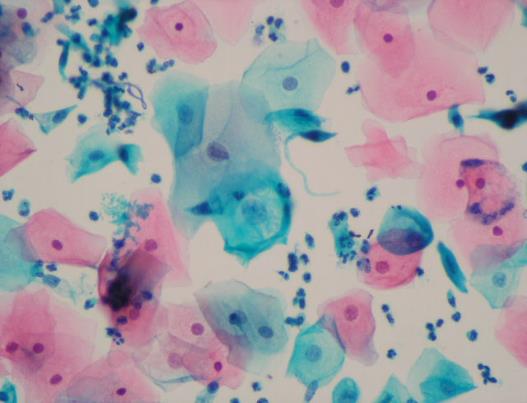
Рис. 2. Цитологічний препарат рідинної цитології, забарвлений за Папаніколау: Пап-тест. Мікрофотограма люб’язно надана МЛ «Діла».
Цитологічний метод дослідження не має 100% чутливості (можливості виявити всіх хворих серед хворих) і не має 100% специфічності (можливості виявити всіх здорових серед здорових). На підставі цитологічного дослідження не ставлять діагноз передраку та раку шийки матки! Основне завдання цитологічного методу — це скринінг раку шийки матки. Скринінг спрямований на максимальне виявлення передракових станів у популяції людей за відсутності будь-яких ознак або проявів хвороби.
Виявлення, своєчасна подальша діагностика та лікування передракових захворювань — вторинна профілактика раку.
Ще одне завдання цитологічного дослідження — це моніторинг вилікуваних пацієнтів. Цитологічне дослідження разом із кольпоскопією та ВПЛ-тестуванням — це основа діагнозу норми шийки матки.
За методом приготування мазка виділяють:
- Традиційну цитологію: матеріал наносять після взяття на скло.
- Рідинну цитологію: матеріал переносять у консервувальну рідину й наносять на скло в лабораторії, клітина зберігається в природному стані.
Висока залежність ефективності цитологічного дослідження (немає значення, який метод приготування мазка використовується) від чинників:
Преаналітичний (підготовчий) етап:
- Суворе дотримання правил підготовки;
- Урахування типу зони трансформації в жінки;
- Якість взяття матеріалу.
Аналітичний етап:
- Метод приготування мазка: традиційний або рідинний;
- Якість мазка, забарвлювання;
- Кваліфікація цитолога, наявність досвіду роботи з традиційними мазками та мазками рідинної цитології;
- Стандартизація формування та видавання висновків.
Де можна пройти цитологічне обстеження?
- У свого гінеколога в клініці або жіночій консультації планово;
- на фельдшерсько-акушерському пункті (ФАПі);
- у кабінеті онкопрофоглядів на своєму підприємстві;
- під час госпіталізації в гінекологічне відділення;
- під час звернення до гінеколога з іншими скаргами;
- у лабораторних центрах, де проводять забір мазків;
- у клініці планування сім’ї.
Як правильно підготуватися до здавання цитологічного мазка із шийки матки?
Згідно з Європейськими рекомендаціями 2007 року, правила підготовки до здавання цитологічного мазка такі:
- Забір цитологічного мазка можливий в будь-який день, окрім днів менструальної кровотечі;
- Небажано під час запальних процесів;
- За 24 години до забору не використовувати будь-які вагінальні засоби, не допускати статевих контактів;
- Забір не менш ніж через 24 години після огляду гінеколога та кольпоскопії;
- Забір не раніше ніж через 5–6 тижнів після пологів;
- Забір не раніше ніж через 3 тижні після попереднього цитологічного забору;
- Забір не раніше ніж через 3 місяці після хірургічного втручання на шийці матки.
Чинники, які негативно впливають на якість цитологічного мазка:
- Менструація, кровоточивість;
- Запалення;
- Тяжка атрофія;
- Вагітність, післяпологовий період, лактація;
- Радіотерапія.
Недотримання правил підготовки та вплив негативних чинників можуть призвести до помилки в оцінці будови клітин епітелію і, отже, до некоректного цитологічного висновку. Тому необхідно унеможливити або максимально обмежити вплив цих чинників перед взяттям матеріалу для цитологічного дослідження.
Правила забору матеріалу для цитологічного дослідження — звідки?
- Взяття матеріалу найбільш ефективне за можливості повної візуалізації зони трансформації (І-го та ІІ-го типу);
- За наявності зони трансформації ІІІ-го типу — високий ризик отримання неповноцінного матеріалу через недостатню кількість клітин циліндричного епітелію.
Як проводиться забір мазка для цитологічного дослідження?
Це безболісна процедура. Лікар виводить у дзеркалах шийку матки, потім м’якою щіточкою робить круговий дотичний рух по епітелію зони трансформації шийки матки.
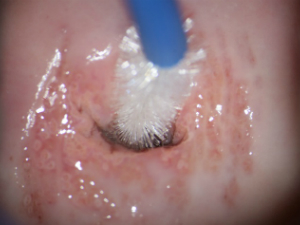
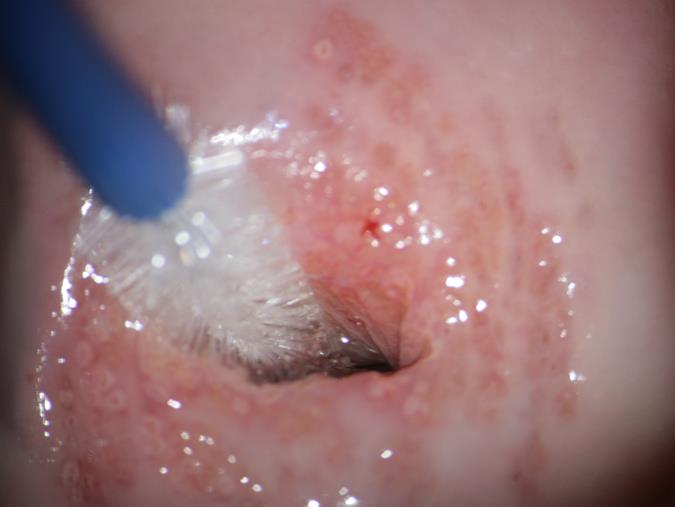
Рис.3. Процес забору цитологічного мазка. Зона трансформації шийки матки 1-го типу. Лінія стику багатошарового плоского та циліндричного епітелію візуалізується повністю.
Після цього отриманий клітинний матеріал переносять зі щіточки на скло або в ємність зі спеціальним розчином і відправляють до лабораторії. У лабораторії після приготування й забарвлювання препарату лікар-цитолог вивчає будову клітин і дає висновок — нормальний мазок чи патологічний.
Як позначається нормальний результат мазка?
У класифікації Папаніколау, яка має 5 основних типів мазка й частіше використовується в державних лікувальних закладах, норма позначається: I тип (цитограма без особливостей), читається — перший тип мазка.
У міжнародній класифікації Бетесда 2014 року найчастіше дають відповіді приватні лабораторії. Норма позначається: NILM (Negative for Intraepitelial Lesion or Malignancy) — негативний на інтраепітеліальні ураження та злоякісні новоутворення. Трактування норми з такими термінами збиває з пантелику, ба навіть лякає пацієнтів, однак сьогодні НОРМА в міжнародних стандартах позначається саме так.
Що означає патологічний результат цитологічного мазка?
Це здебільшого не рак, а зміни, які йому передують і які можуть розвинутися в рак у тому разі, якщо їх не лікувати.
Є кілька типів патологічних мазків згідно з класифікацією Папаніколау:
- II — запальний;
- IIIа тип — легка дисплазія (~ 1 зі 100 тестів);
- ІІІб тип — помірна дисплазія (1 із 200 тестів);
- IIIв тип — тяжка дисплазія (1 із 500 тестів);
- IV тип — підозра на рак;
- V рак — (1 із 2000 тестів)
Сьогодні дедалі частіше в класифікації цитологічних висновків використовується міжнародна термінологія Бетесда 2014 року.
Для цитологічної оцінки плоского епітелію:
- ASCUS (atipical squamous cells of undetermined significance) — атипові клітини плоского епітелію невизначеного значення;
- ASC-H (atipical squamous cells can not exclude HSIL) — атипові клітини плоского епітелію, не виключене ураження тяжкого ступеня;
- LSIL (Low-grade Intraepitelial Lesion) — ураження епітелію низького ступеня (зазвичай, сюди належить CIN-I. — Прим. авт.);
- HSIL (High-grade Intraepitelial Lesion) — ураження епітелію високого ступеня (термін об’єднує дисплазію помірного ступеня, тяжкого ступеня і внутрішньоепітеліальну карциному, CIN-II і CIN-III відповідно. — Прим. авт.);
- Плоскоклітинна карцинома
Для цитологічної оцінки залозистого епітелію:
- AGC-US: Atypical glandular cells of undetermined significance (атипові клітини залозистого епітелію невизначеного значення);
- AGC favor neoplastic: Atypical glandular cells, favour neoplastic (атипові клітини залозистого епітелію з підозрою на неоплазію);
- AIS: Endocervical adenocarcinoma in situ (ендоцервікальна аденокарцинома in situ);
- Adenocarcinoma (аденокарцинома).
Що робити, якщо виявлено патологічний тип мазка?
Треба звернутися до лікаря-гінеколога для детального обстеження. Річ у тому, що результат цитологічного скринінгового дослідження не є підставою для встановлення діагнозу й тим більше призначення лікування!
Які додаткові обстеження проводить лікар, щоб поставити точний діагноз?
1) Кольпоскопію — це огляд шийки матки за допомогою оптичного приладу з додатковим освітленням і збільшенням. Метод дає змогу виявити передрак і початковий рак шийки матки, яких не видно під час звичайного гінекологічного огляду.
2) Прицільну біопсію — за допомогою щипчиків беруть зразок тканини шийки матки з патологічного вогнища для гістологічного дослідження та встановлення діагнозу.
3) Зіскрібок цервікального каналу (кюретаж) і порожнини матки (за показаннями) — це зіскрібання тканини цервікального каналу для гістологічного дослідження, щоб визначити поширення ураження шийки матки. Усі ці процедури практично безболісні й не вимагають знеболення.
4) Обстеження на інфекції, що передаються статевим шляхом, і вірус папіломи людини.
Міфи та запитання щодо цитології з практики:
«Багатьом пацієнткам лікарі ставлять діагноз дисплазії та призначають лікування тільки на підставі висновку цитологічного дослідження».
NB! На підставі цитологічного дослідження не можна ставити діагноз передракової патології шийки матки (дисплазії) і призначати лікування. Патологічний мазок — це підстава для проведення поглибленої діагностики, насамперед кольпоскопії з подальшою прицільною біопсією з патологічного вогнища та гістологічним дослідженням.
«Деякі пацієнти, а й іноді лікарі, яким не подобається результат цитологічного висновку з патологічними клітинами, вважають, що можна згодом перездати аналіз, і якщо він буде нормальним, на поганий результат можна не звертати уваги. Деякі пацієнти навіть ховають погані результати та йдуть мовчки до іншого лікаря на новий аналіз».
NB! Цитологічні мазки не мають бути повторюваними — така природа цього дослідження. Тому необхідно уважно ставитися до будь-якого патологічного результату. У таких випадках є певні стандарти та прийоми дообстеження, які залежать від початкового патологічного результату й багатьох інших чинників, для того щоб мінімізувати проблеми гіподіагностики, тобто головне — не пропустити хворобу! Ніколи не обманюйте лікаря — це може бути небезпечно не тільки для здоров’я, а і для життя!
«Трапляються випадки, коли патологічні цитологічні мазки високого ступеня повторюються, а лікар кольпоскопічно нічого не бачить і відпускає пацієнтку».
NB! У таких випадках необхідно провести кольпоскопічне обстеження в досвідченого лікаря-кольпоскопіста. Зазвичай, патологічні вогнища в таких випадках знаходять і проводять подальшу своєчасну діагностику та лікування відповідно до стандартів.
«Багато пацієнтів і лікарів вважають, що результат цитологічного дослідження має повністю відповідати кольпоскопічній картині та результату гістологічного дослідження. Буває, дуже сильно дивуються розбіжностям».
NB! У тому-то й річ, що цитологічні висновки патологічних мазків за ступенем тяжкості процесу не завжди корелюють із гістологічними. «Золотим стандартом» у встановленні діагнозу епітеліальної дисплазії є гістологічне дослідження, тому проводять кольпоскопію та прицільну біопсію, щоб поставити діагноз. Остаточною підставою для уточненого кінцевого діагнозу є матеріал ексцизії або конуса, особливо в разі тяжких дисплазій і початкового раку. Тому й неприпустимо застосовувати різного роду деструктивні та інші новомодні методи лікування, які не передбачають лікувального висічення тканини та подальшого гістологічного дослідження. Дуже часто пацієнтки радісно покладаються на запевняння лікаря про те, що він може вилікувати передрак і рак шийки матки тільки «вакциною» або «посвітити світлом» чи ще чимось, а драматичні результати такого впливу можуть проявитися через кілька років.
«Чомусь у різних клініках і лабораторіях за одними й тими ж скельцями роблять різні висновки, які між собою не збігаються».
NB! Усі висновки дають живі люди, фахівці з різним теоретичним і практичним досвідом, різним прагненням до вдосконалення знань, бажанням аналізувати свою практичну діяльність, цікавістю до професії.
Вивчено статистику збігів серед висновків різних видів досліджень, зокрема й у пацієнток із патологією шийки матки. І відсоток кореляції завжди дуже високий у вправної команди професіоналів: гінеколога, цитолога, гістолога. У цих лікарів має бути великий досвід спільної практичної роботи, можливість зворотного зв’язку між собою, постійний аналіз випадків розбіжності діагнозів. Досвідчений цитолог працює в команді з гінекологом-кольпоскопістом на етапі скринінгу та спостереження за вже вилікуваними пацієнтами. Цитологічний і кольпоскопічний висновок норми дає практично 100% впевненість у відсутності патології шийки маткии.
Досвідчений гінеколог-кольпоскопіст і досвідчений гістолог показують практично 100% відповідність висновків під час встановлення діагнозу. Аналіз наших висновків і кольпоскопічних та гістологічних картин показує також кореляцію діагнозів зі світовими стандартами. Тому дуже важливою є робота в команді, клініцист мусить бути впевнений у знаннях і професійному рівні підготовки своєї команди. Усі випадки розбіжності діагнозів і висновків вивчаються й аналізуються на клінічних конференціях. З досвідом роботи в команді фахівців такі ситуації мінімізуються.




